Suiza es el único país que acepta que personas no residentes puedan recibir ayuda para morir en su territorio.
Cientos de personas de todo el mundo acuden cada año a Suiza para un suicidio asistido, pero el proceso es complejo y bastante caro (entre 8.000 y 12.000 euros).
Estos suicidios asistidos para extranjeros los organizan asociaciones suizas como Dignitas, Life Circle o Ex International.
Aunque el código penal suizo apenas pone restricciones a la asistencia al suicidio, las organizaciones médicas y las asociaciones que ayudan a extranjeros sí establecen requisitos estrictos sobre qué personas pueden recibir ayuda para morir. En general, solo ayudan a morir a personas con una enfermedad irreversible que le provoca sufrimientos insoportables. Excluyen, sin excepciones, a las personas que tienen una enfermedad mental.
DMD es una organización sin ánimo de lucro que defiende la libertad para decidir sobre la propia muerte. Bajo esta premisa impulsamos tres líneas de trabajo:
- Acción política: queremos que cambien las leyes y se reconozca el derecho de la ciudadanía a decidir en libertad sobre su propio final. No solo cuándo morir, sino también cómo morir.
- Asesoramiento: ayudamos a miles de personas a defender sus derechos: a la información, a elegir entre las opciones clínicas, a rechazar cualquier tratamiento (aunque eso acorte su vida), a dejar su voluntad por escrito en un testamento vital, al alivio del sufrimiento y a disponer de su propia vida de forma autónoma si así lo desean.
- Sensibilización: organizamos charlas, talleres y todo tipo de actividades para promover nuestros valores entre la sociedad.
Además de nuestro trabajo por cambiar las leyes, en DMD asesoramos sobre derechos sanitarios al final de la vida de forma gratuita.
Si tienes dudas sobre cómo hacer tu testamento vital, sobre tus derechos sanitarios o sobre la toma de decisiones al final de la vida, ponte en contacto con DMD.
Todas las actividades de DMD están dentro de la legislación vigente así que, no, no practicamos eutanasias.
La forma de hacer el testamento vital depende de la comunidad autónoma en la que vivas. Puedes informarte de todos los detalles en nuestra página de Testamento Vital.
La atención paliativa se proporciona en muchos ámbitos (domicilio, hospital, residencia…), y su aplicación es competencia de todos los profesionales sanitarios. Solo en casos de complejidad media y elevada (dos de cada tres casos, según la Secpal) haría falta una atención de equipos de Cuidados Paliativos hospitalarios o domiciliarios.
El acceso a cuidados paliativos en España es muy desigual y no siempre es fácil de conseguir. Para acceder a estos equipos específicos de cuidados paliativos hay que solicitárselo al médico de atención primaria o al especialista que te trate. Recuerda que están destinados a aliviar el sufrimiento de las personas que padecen una enfermedad avanzada e incurable.
En una eutanasia es un profesional sanitario quien provoca la muerte de la persona que ha pedido ayuda para morir.
En el suicidio asistido es la propia persona que desea morir la que pone fin a su vida, normalmente mediante la ingesta de un fármaco letal. En este caso, la tarea de sus médicos es dispensar el medicamento en cuestión o emitir una receta con la que conseguirlo.
La Ley Orgánica de Regulación de la Eutanasia (LORE) establece una serie de requisitos para que pueda aceptarse una petición de eutanasia.
La persona que pide ayuda para morir tiene que:
- Ser mayor de edad
- Tener nacionalidad española o llevar al menos un año empadronada en España
- Contar con toda la información sobre su dolencia, diagnóstico, pronóstico y alternativas terapéuticas, incluidos los cuidados paliativos.
- Realizar al menos dos peticiones con 15 días de separación entre ellas
- Estar en fase terminal o tener una dolencia incurable que provoque sufrimientos insoportables y limitaciones graves a la autonomía física
El testamento vital entra en vigor cuando has perdido de forma irreversible la capacidad de decidir y expresar tu voluntad. No puedes cambiar de opinión porque ya has perdido la capacidad incluso de tenerla. Por eso, en previsión, se deja hecho el testamento vital.
Los equipos de cuidados paliativos solo atienden a personas con una enfermedad incurable y progresiva, en estado avanzado o terminal, que padecen un sufrimiento que se considera que estará presente hasta el final de su vida.
Si tienes dudas, solicita una consulta con un equipo de cuidados paliativos para que ellos valoren si es pertinente. Esta solicitud tiene que hacerse a través del médico de cabecera o del especialista que te trate.
Las personas que padecen graves dolores pero estos no se deben a una enfermedad progresiva no pueden pedir cuidados paliativos. Los especialistas encargados de aliviar este tipo de sufrimiento son los de las unidades del dolor.
Sí. Según la ley, los testamentos vitales sirven en todo el Estado.
Aunque tienes que registrarlo ante la administración de la comunidad autónoma donde tengas tu residencia habitual, la norma dice que cualquier hospital de España debe tener acceso al documento con tus instrucciones.
Depende de tu situación. Los servicios de emergencia (ambulancias) y las unidades de Urgencias tienen que reanimarte y estabilizarte aunque tengas testamento vital.
El testamento vital solo se aplica cuando ya no hay opciones realistas de curación. Para decidirlo, antes hay que estabilizar a la persona enferma y hacer un diagnóstico.
Si los profesionales sanitarios han determinado que tu situación es irreversible (y no puedes tomar decisiones), entonces sí se aplicará el testamento vital y no te reanimarán en caso de complicación.
Si tu familiar ya no puede decidir (por demencia o por pérdida de consciencia) y carece de representante legal, la ley dice que el consentimiento lo prestarán las personas vinculadas a él por razones familiares o de hecho.
Sin embargo, la Ley 26/2015 de modificación del sistema de protección a la infancia y a la adolescencia, modificó el artículo 9 de la Ley 41/2002 de autonomía y estableció que en los casos en los que el consentimiento haya de otorgarlo el representante legal o las personas vinculadas por razones familiares o de hecho, la decisión deberá adoptarse atendiendo siempre al mayor beneficio para la vida o salud del paciente. Aquellas decisiones que sean contrarias a dichos intereses deberán ponerse en conocimiento de la autoridad judicial para que adopte la resolución correspondiente, salvo que, por razones de urgencia, no fuera posible recabar esta autorización, en cuyo caso los profesionales sanitarios adoptarán las medidas necesarias en salvaguarda de la vida o salud del paciente, amparados por las causas de justificación de cumplimiento de un deber y de estado de necesidad.
Al no especificar que la modificación se refiere sólo a los menores de edad, tal y como denunció DMD en 2015, “cualquier persona que no tenga hecho el testamento vital y afronte su final sin capacidad para decidir se verá sometida a toda medida de sostén vital que considere el médico, aunque sus representantes, en cumplimiento de su voluntad conocida, las rechacen”.
Probablemente el médico/a desconozca esta modificación, e incluso es posible que el juez interprete que se refiere sólo a menores de edad, pero en cualquier caso es mejor tratar de tomar estas decisiones por consenso, procurando siempre que se respete la voluntad (o la historia de valores) de la persona que está en proceso de morir.
Más allá de estas consideraciones, los familiares pueden tomar cualquier decisión, incluida la retirada de tratamientos.
Mientras puedas tomar decisiones tienes derecho a rechazar cualquier tratamiento. También los destinados a mantenerte con vida: la respiración mecánica, la alimentación artificial, los antibióticos o cualquier medida de soporte vital como la hidratación con suero fisiológico.
Gracias al testamento vital, puedes sostener este rechazo incluso cuando ya no puedes decidir (por falta de lucidez o de consciencia). Negarte a que se prolongue tu vida con tratamientos de soporte vital en ningún caso puede suponer que no se tomen las medidas necesarias para aliviar tu sufrimiento.
Los únicos tratamientos que no pueden rechazarse son los que administran los equipos de emergencias o el personal de urgencias en una situación imprevista. Aunque tengas testamento vital, el objetivo del personal sanitario será estabilizarte. Solo cuando el pronóstico esté claro se podrá aplicar el rechazo de tratamientos.
El testamento vital es el documento en el que se deja por escrito qué tratamientos deseas y cuáles rechazas cuando tu situación médica sea irreversible y hayas perdido la capacidad de tomar decisiones.
El testamento vital se hace para evitar que los médicos prolonguen tu vida cuando ya no tienes opciones realistas de mejorar. Su objetivo es evitar el encarnizamiento terapéutico, lograr que alivien tu sufrimiento con todas las medidas disponibles (incluida la sedación paliativa) y eviten prolongar el proceso de morir.
- En Aragón, Baleares, Castilla-La Mancha, Catalunya, Euskadi, Galicia, Navarra y la C. Valenciana se denomina Documento de Voluntades Anticipadas (DVA).
- En Asturias, Castilla y León, La Rioja, Madrid y Murcia se denomina Documento de Instrucciones Previas (IIPP).
- En Andalucía lo llaman Voluntades Vitales Anticipadas.
- En Canarias Manifestación Anticipada de Voluntades.
- En Cantabria Voluntades Previas.
- En Extremadura Expresión Anticipada de Voluntades.
La sedación paliativa es la disminución deliberada del nivel de conciencia de un paciente hasta su fallecimiento para aliviar un sufrimiento que no se puede tratar de otra manera. Aunque aplicar una sedación pueda adelantar la llegada de la muerte (algo discutible), no es una eutanasia.
La sedación paliativa es una práctica cotidiana y completamente legal. Si deseas más información, consulta el blog Morir en Casa.
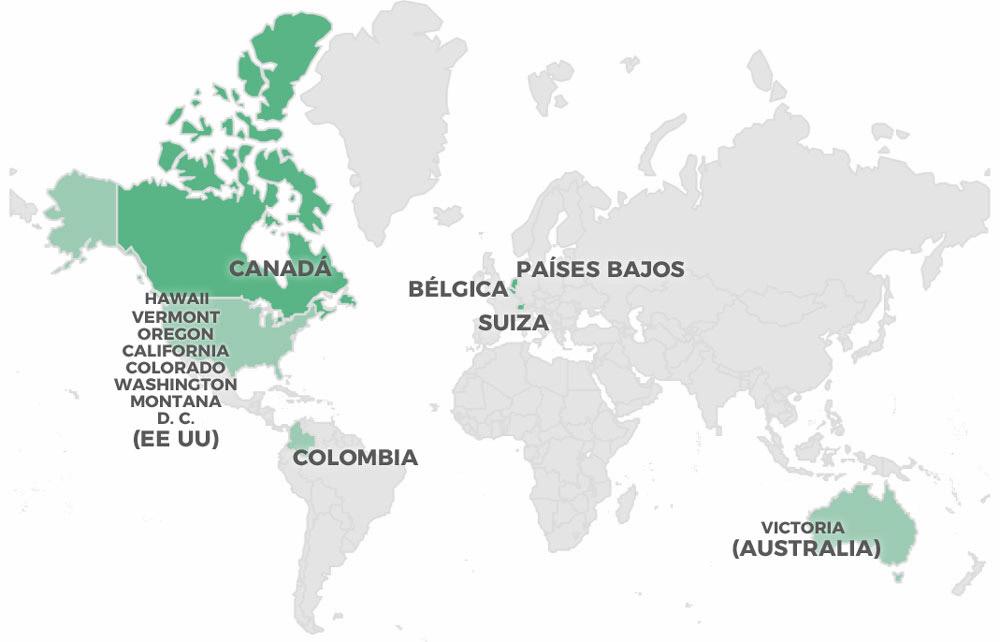 La eutanasia es legal en Bélgica, Luxemburgo, Países Bajos, Canadá, Colombia y el estado de Victoria (Australia). Además, Suiza y varios estados de EE UU permiten el suicidio asistido. En Alemania la situación es algo ambigua pero, de facto, ayudar a morir es ilegal.
La eutanasia es legal en Bélgica, Luxemburgo, Países Bajos, Canadá, Colombia y el estado de Victoria (Australia). Además, Suiza y varios estados de EE UU permiten el suicidio asistido. En Alemania la situación es algo ambigua pero, de facto, ayudar a morir es ilegal.
Son «el enfoque que mejora la calidad de vida de pacientes y familias que se enfrentan a los problemas asociados con enfermedades que amenazan la vida, a través de la prevención y el alivio del sufrimiento, por medio de la identificación temprana y la impecable evaluación y tratamiento del dolor y otros problemas físicos, psicosociales y espirituales», según la Guía de práctica clínica de cuidados paliativos.
El objetivo de los cuidados paliativos se resumen en tres palabras: morir en paz.
Tres de cada cuatro personas necesitarán atención paliativa al final de su vida, ya sea a través del médico/a de cabecera, de la residencia de ancianos, del especialista del hospital o de los equipos específicos de paliativos. Los cuidados paliativos proporcionan una atención integral tanto del paciente como de sus familias, no solo durante los últimos días, sino desde el inicio del proceso, y deben continuar esta atención en el periodo de duelo.
Si has registrado tu testamento vital ante tu administración autonómica, solo el equipo médico que te atienda tiene acceso a él a través de un sistema informático. Todavía es poco habitual que lo miren por su cuenta, así que es recomendable explicárselo en cuanto haya ocasión.
Si tu testamento vital es ante notario o un documento privado, es imprescindible que se lo muestres al personal sanitario que te atiende.
Recomendamos que hagas fotocopias de tu testamento vital y las repartas entre tu entorno más cercano. Cuando llegue el momento, o tú o alguno de tus seres queridos podrá enseñárselo a los médicos y cerciorarse de que conocen tus deseos.
La eutanasia y el suicidio asistido son legales en España en determinadas condiciones, regulados en la Ley Orgánica 3/2021, de 24 de marzo, de Regulación de la Eutanasia (en vigor a partir del 25 de junio de 2021).
Artículo 143 del Código Penal (actualizado)
- El que induzca al suicidio de otro será castigado con la pena de prisión de cuatro a ocho años.
- Se impondrá la pena de prisión de dos a cinco años al que coopere con actos necesarios al suicidio de una persona.
- Será castigado con la pena de prisión de seis a diez años si la cooperación llegara hasta el punto de ejecutar la muerte.
- El que causare o cooperare activamente con actos necesarios y directos a la muerte de una persona que sufriera un padecimiento grave, crónico e imposibilitante o una enfermedad grave e incurable, con sufrimientos físicos o psíquicos constantes e insoportables, por la petición expresa, seria e inequívoca de ésta, será castigado con la pena inferior en uno o dos grados a las señaladas en los apartados 2 y 3.
- No obstante lo dispuesto en el apartado anterior, no incurrirá en responsabilidad penal quien causare o cooperare activamente a la muerte de otra persona cumpliendo lo establecido en la ley orgánica reguladora de la eutanasia.
La atención paliativa es una prestación del Sistema Nacional de Salud incluida en su cartera de servicios. Por tanto, cualquier persona tiene derecho al alivio del sufrimiento con un enfoque paliativo. Esta es una obligación sobre todo del médico/a de cabecera y del especialista en el hospital, con o sin intervención de unidades específicas de cuidados paliativos.
El acceso a estas unidades de cuidados paliativos a domicilio depende del médico/a de atención primaria, que puede solicitar ese refuerzo si lo considera necesario para garantizar una asistencia de calidad.
Muchos médicos/as y enfermeros/as de cabecera facilitan a sus pacientes terminales unos cuidados paliativos de calidad, que permiten una buena muerte en su domicilio, sin necesidad de que intervengan otros profesionales.
La mayoría de las aseguradoras privadas no ofrece asistencia paliativa domiciliaria. Si es tu caso, puedes acudir a tu centro de salud más cercano para que te asignen médico/a de cabecera y solicitarle acceso a una unidad de cuidados paliativos domiciliarios.
Diez comunidades autónomas han aprobado leyes de ‘muerte digna’ y en el Congreso de los Diputados se tramita una ley similar. Estas establecen que la sedación paliativa es un derecho del enfermo, pero supeditado a la indicación médica. Esto crea una situación ambigua en la que el alivio del sufrimiento depende «del médico que te toque”.
Además, mientras no exista una ley de eutanasia, seguirá existiendo cierta confusión entre sedación y eutanasia entre jueces y fiscales, lo que a su vez provoca inseguridad entre los profesionales.
Sí. Toda la ciudadanía tiene derecho al alivio del sufrimiento. Incluso quien ha rechazado un tratamiento del que dependa su vida tiene derecho a que se le traten el dolor, la angustia o la agitación.
Depende de si tu familiar aún puede tomar sus propias decisiones.
Si aún puede decidir, cerciórate de que su entorno más cercano conoce y entiende sus deseos. Lo más importante es que se respete su voluntad sobre cómo quiere que sea su final. Eso es morir bien. Si no desea que prolonguen su vida cuando su situación sea irreversible, puede hacer un testamento vital.
Si ha perdido la lucidez, o está inconsciente, hay que respetar los deseos que haya expresado anteriormente en conversaciones con personas cercanas. Es lo que se denomina historia de valores, y consiste en averiguar cómo le habría gustado morir y qué diría, si aún pudiera expresarse, sobre su situación actual.
A menudo, aunque no hayan dejado un testamento vital, las personas han expresado con total claridad qué situaciones consideran insoportables o preferirían no soportar.